-

行业资讯
INDUSTRY INFORMATION
【导读】 RBRVS绩效奖金的“难”,往往不在奖金池有多大,而在科室二次分配能否把劳动价值、风险强度、质量与成本真正算清、讲明、落地。很多医院以为换一套算薪软件就能解决分配争议,结果却是规则配不出来、数据对不上、追溯说不清。本文面向医药行业HR、医院绩效办、信息科与科主任,从机制层面解释为什么简单的算薪软件搞不定RBRVS绩效奖金的科室二次分配?并给出“数据驱动、规则透明、动态闭环”的平台化路径,帮助把分配从“拍脑袋与Excel”推进到可治理、可审计、可迭代的体系。
(不少公立医院近年在薪酬制度改革与高质量发展要求下,开始把绩效分配从“结余导向”转向“劳动价值导向”。政策层面强调向高风险、高强度、关键紧缺岗位倾斜,医院层面则希望用RBRVS把医生、护士、医技等岗位的工作量与技术贡献量化出来。)
(现实矛盾在于:RBRVS在“一次分配”(医院到科室)阶段还能勉强跑通,但一到“科室二次分配”(科室到个人),就会出现口径不一、规则频繁改、人员不信任、争议成本高等问题。很多机构把原因归结为“软件不够好”,却忽略了RBRVS二次分配本质上是一个管理—数据—系统强耦合的工程。)
一、表象之困:通用算薪软件在RBRVS二次分配中的“四大失效点”
通用算薪软件的边界决定了它更擅长处理“工资条”,而不是处理“医疗劳动价值的计量与治理”。当RBRVS绩效奖金进入科室二次分配,失效通常不是偶发Bug,而是产品假设与业务机制不匹配导致的系统性失败。
1. 逻辑僵化:为什么简单的算薪软件搞不定RBRVS绩效奖金的科室二次分配?
从算薪软件的常见产品逻辑看,它解决的是“已确定的规则如何批量计算”,典型结构是:薪资项目 + 固定公式 + 少量可配置系数 + 审批流。RBRVS二次分配解决的却是另一类问题:规则本身并不稳定,并且要在“总量控制、科室治理、岗位差异、质量约束、成本约束”之间持续找平衡。
以临床常见的RBRVS核算逻辑为例,科室二次分配至少要回答五个可检查的问题:
- 工作量点数来自哪里:手术、操作、诊疗、会诊、查房、病程记录、出院小结等,哪些计、怎么计?
- 点数如何折算货币:转换因子(CF)是固定的还是随预算与总点数浮动?
- 风险与难度如何体现:同一手术不同患者复杂度、不同术者等级、不同时间段(夜间/急诊)是否加权?
- 质量与合规如何约束:死亡病例讨论、围术期感染、抗菌药物合理性、病案首页缺陷、合理检查等如何奖惩?
- 成本与效益如何校正:可控成本(药耗占比、耗材结构、超标预警)是否扣减?扣减在个人还是团队层面落地?
通用算薪软件往往只能承接“最后一步的算钱”,却承接不了“前面四步的规则表达与数据证据”。一旦规则表达能力不足,就会出现看似“能算”,实则只能把复杂机制简化成几个系数,最终回到平均主义或关系分配。这里的关键不是公式长度,而是规则引擎能否支持:多维口径、条件分支、口径版本管理、回溯重算、模拟对比,以及科室差异化模板。
边界提醒:若机构规模小、项目少、二次分配仅按“岗位系数×考核分”这种单层公式运行,通用算薪软件并非不能用;但这类场景本身就不是RBRVS的典型价值区间。
2. 数据断流:依赖手工录入导致算不准、算不快、算不服
RBRVS二次分配的“客观性”,依赖的是业务系统的结构化数据:HIS收费与医嘱、EMR诊疗过程、麻醉与手术系统、LIS/PACS检查检验、病案系统首页与编码、质控系统指标、财务成本归集等。通用算薪软件在医院场景里常见的尴尬是:
- 能导Excel,但导出的字段与绩效口径不一致(例如同一手术在不同系统里名称不同、编码不同);
- 能做接口,但缺少医疗语义映射能力(例如“项目名称”无法稳定映射到RVU字典);
- 能拿到数量,但拿不到上下文(急诊/择期、夜间、主刀/助手、危重程度、并发症等)。
当关键字段缺失时,科室二次分配往往被迫走向“手工补录 + 人工校对 + 负责人拍板”。结果有三类后果:
1)效率后果:绩效周期越短,补录压力越大,最后只能延迟发放或改为季度发。
2)准确性后果:同一人不同月份数据口径漂移,争议无法用证据关闭。
3)组织后果:分配规则再先进,只要数据链路不可信,员工仍会把结果理解为“人为可操作”。
反例提示:有的医院确实通过强管理把手工报量做得很严谨,但代价是高强度的人工稽核与跨部门协调成本;一旦负责人更换或业务量上升,体系稳定性会明显下降。
3. 颗粒度粗糙:无法支撑“项目—角色—场景”的精细化差异
RBRVS强调把医疗行为拆解为可计量的项目,并用相对价值单位(RVU)表达劳动投入差异。但在二次分配里,真正拉开差距的通常不是“有没有做”,而是:
- 做的是哪一类项目(高难度/高风险 vs 常规);
- 在项目里承担的角色(主刀、助手、麻醉、器械、巡回、技师判读、护理操作等);
- 项目发生的场景(急危重、夜间、跨科协作、会诊救治等);
- 以及项目质量与合规是否达标。
通用算薪软件的典型做法是按“岗位/职称/层级”设系数,再按科室分配余额。这在传统“岗位绩效”里可用,但在RBRVS语境下会产生两个结构性问题:
- 高技术含量贡献被稀释:做高难项目的人与做常规项目的人差距拉不开,激励信号失真。
- 团队协作价值难以被表达:例如手术团队、危重抢救多角色协同,若只算主刀或只算收费端,很容易激励错位。
医疗场景的颗粒度要求,本质上逼着系统具备“多维字典 + 角色分摊 + 场景加权 + 规则版本”能力;否则二次分配只能“粗算”,而粗算恰恰是争议之源。
4. 过程黑箱:缺乏模拟、追溯与审计,透明化管理无从谈起
科室二次分配的敏感点不在“你算得对不对”,而在“我能不能看懂你怎么算的”。对大多数医务人员而言,接受一个结果的前提是:关键项能追溯、异常能解释、规则变更有依据。通用算薪软件常见的短板包括:
- 缺少“发放前模拟测算”:科主任无法在不影响正式发放的前提下,跑不同规则方案,评估收入分布、激励强度与预算约束。
- 缺少“个人端明细解释”:个人只能看到总额,看不到由哪些项目、哪些加权、哪些扣减构成。
- 缺少“审计线索”:无法对异常波动、疑似拆分项目、疑似编码升级等进行穿透核查,更难形成制度化的稽核闭环。
在这种黑箱状态下,HR与绩效办往往会陷入两难:要么让科室自行分配(风险是人治与关系化),要么强行统一规则(风险是与科室真实业务脱节)。透明化能力不足,最终会把技术问题转化为组织信任问题。
表格1:通用算薪软件 vs RBRVS专用绩效平台能力对比
| 维度 | 通用算薪软件(常见能力边界) | 面向RBRVS二次分配的绩效平台(关键能力) |
|---|---|---|
| 核心定位 | 工资条计算与发放流程 | 医疗劳动价值计量 + 分配治理 |
| 数据来源 | 人工导入/Excel为主,接口为辅 | 对接HIS/EMR/LIS/PACS/病案/质控/财务,自动采集与校验 |
| 规则表达 | 少量公式+系数,分支能力弱 | 规则引擎:条件分支、版本管理、回溯重算、角色分摊、场景加权 |
| 颗粒度 | 科室/岗位/职称为主 | 项目—角色—场景—质量—成本多维联动 |
| 过程透明 | 结果输出为主 | 模拟测算、个人明细解释、异常预警、审计追溯 |
| 运营迭代 | 改一次规则改一次配置 | 规则治理机制:评审、发布、灰度、复盘、优化 |
二、根源探寻:RBRVS二次分配的“管理+技术”双重复杂性
RBRVS二次分配不是“把奖金算出来”那么简单,它更像一次组织再分工:把科室的产出从“收入”转写为“劳动价值与医疗质量”。这件事之所以难,是因为它同时要求管理共识、制度约束、数据治理与系统工程到位。
1. 管理复杂性:从“分蛋糕”到“建规则”的哲学转变
二次分配的争议,表面看是钱分得合不合理,深层是规则是否能被共同承认。RBRVS把“价值”数字化之后,会引发三个连锁反应:
第一,价值共识的争议会前置化。
过去按结余或按岗位系数分配,争议多发生在“最后怎么分”。RBRVS则把争议提前到“点值怎么定”:
- 哪些项目算工作量,哪些算岗位职责(不计点或少计点)?
- 同一项目不同人群是否加权(主任/主治/住院、带教、夜班、急诊)?
- 团队贡献如何分摊(主刀/一助/二助、麻醉、护理、医技判读)?
这些问题需要临床、护理、医技、质控、财务、人力共同参与评审,靠的是制度化协商,而不是软件参数。
第二,战略耦合的难题会被放大。
在DRG/DIP付费改革背景下,医院需要控制成本与不合理医疗,同时提升学科救治能力与服务效率。若二次分配只奖励RVU数量,很容易出现:
- 过度偏好“高RVU但低价值”的项目组合;
- 对复杂病例管理、跨学科协作、疑难重症救治的激励不足;
- 科室为了点数最大化而倾向于“多做、多开、拆分”。
因此管理上必须把RBRVS与质量、成本、病种结构优化等机制捆绑。这不是技术偏好,而是支付方式与公益属性的外部约束。
第三,变革管理的阻力是可预测的。
RBRVS二次分配会改变收入分布:有人受益、有人受损;还会改变“被看见的贡献”:一些过去难以量化的工作(带教、会诊、病历质量、护理风险管理)开始被纳入,另一些过去能“靠量取胜”的路径被限制。组织行为上常见三类阻力:
- 对算法的不信任(担心被简化、被误判);
- 对历史利益格局的维护(担心收入下降);
- 对管理成本的担忧(科主任担心背锅、担心矛盾上身)。
这要求医院必须同步建立沟通机制、申诉机制、规则更新机制与稽核机制,否则项目很容易在“第一次分配争议”后被迫回退。
本部分最多一处类比:如果把一次分配看成“预算下达”,二次分配就是“把预算变成组织行为的指挥棒”;指挥棒能否奏效,取决于谱子是否被乐手共同认可。
2. 技术复杂性:从“算得清”到“管得住”的数据鸿沟
即便管理共识基本形成,二次分配仍会卡在数据与系统能力上。实践中我们看到,真正拖垮项目进度的往往不是“公式写不出来”,而是“数据链路不可控”。
(1)数据治理难题:术语、编码、口径不统一会直接污染RVU。
- 手术与操作名称在HIS、手麻、病案编码三套体系里可能不一致;
- 医技项目在收费端是“项目包”,在LIS/PACS端是“明细项”;
- 医嘱与执行之间存在撤销、补开、重复、打包等情况;
- 关键标签缺失:急诊标识、夜间标识、危重程度、并发症、感染事件等若不结构化,就无法用于加权与扣减。
RBRVS二次分配对“字典与口径”的要求远高于一般算薪:它不仅要字段,还要字段的医疗语义一致性。没有数据标准,后面所有精细化都只是表面精细。
(2)系统集成难题:绩效系统要做的是跨域汇聚,而不是单点计算。
二次分配至少涉及四域:业务域(HIS/EMR/LIS/PACS)、病案与编码域、质量与安全域、财务与成本域。通用算薪软件即使能接入HR数据,也往往缺少对医疗业务域的深度集成能力,导致关键事实无法自动落库,只能靠人工补齐。
(3)动态校准难题:点值库与规则版本必须可迭代、可回溯。
医疗技术在变、临床路径在变、医保政策在变、医院学科策略也在变。点值库需要定期复审:
- 新技术、新耗材、新术式上线,点值怎么定?
- 旧项目开展方式变化,耗时下降了,点值是否应下调?
- 某些项目出现异常增长,是否存在拆分或编码口径问题?
这要求系统具备“版本发布与生效时间”的治理能力:同一月度绩效按哪个版本计算、历史数据能否按新版本重算做对比,都必须可追溯,否则就会陷入“改一次规则,历史账全乱”的困局。
图表1:RBRVS绩效数据流与处理链路(从业务到二次分配)
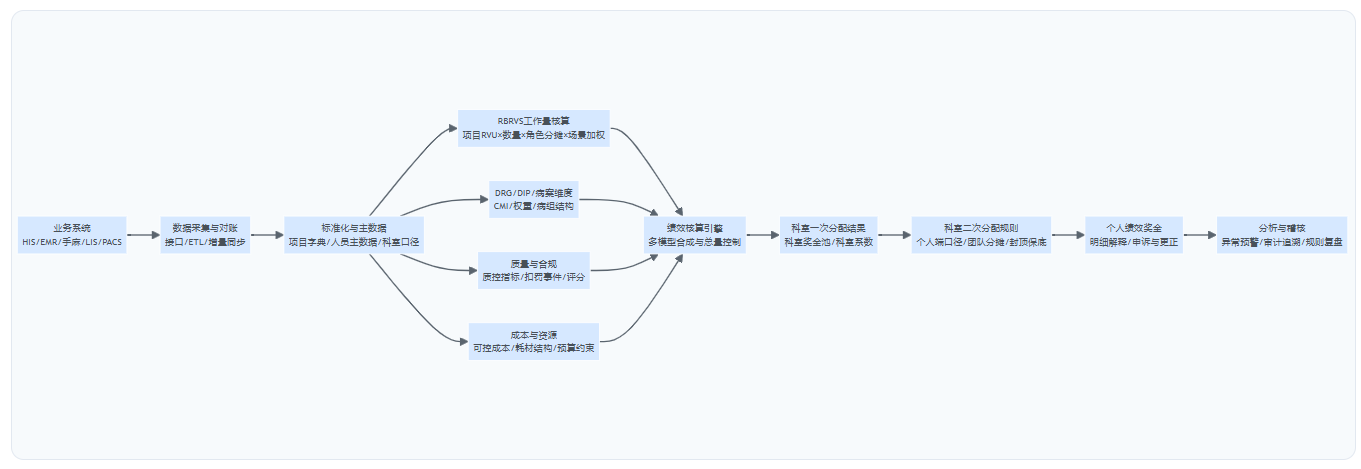
三、破局之道:构建“数据驱动、规则透明、动态闭环”的数字化绩效管理平台
要解决RBRVS绩效奖金的科室二次分配,关键不在“买更贵的算薪软件”,而在于把绩效能力从HR模块提升为跨业务域的治理平台:既能算,也能解释;既能发,也能管;既能当期落地,也能持续优化。
1. 夯实数据底座:建立统一、标准的HR与业务数据中台
从实施路径看,建议先把“能自动采、能对得上”作为第一阶段目标,而不是一开始就追求“全院最精细的点值库”。数据底座至少要完成三类建设:
- 主数据统一:人员(工号、执业类别、岗位、职级)、科室(临床/医技/职能口径)、项目(收费项目、手术编码、检验检查项目映射)三套主数据要能关联。
- 对账机制:业务量数据必须可对账(例如RBRVS计入的手术例数与病案手术例数差异原因可解释)。
- 标签结构化:急诊/夜间/危重/会诊/带教等影响加权的场景标签,要尽可能来源于业务过程,而不是事后手填。
实践里常见的踩坑是:绩效平台上线了,但项目字典靠Excel维护、口径变更靠微信群通知、对账靠人工抽样。这样一来,系统会退化成“更复杂的Excel”,组织不信任反而更强。
2. 配置灵活规则引擎:实现“RBRVS+DRG+KPI”多模型融合
RBRVS解决的是“劳动付出计量”,DRG/DIP更接近“病例组合与资源消耗结构”,质量KPI解决“做得好不好”,成本指标解决“有没有浪费”。二次分配要把它们融在一起,常见的可落地组合方式包括:
- 底座用RBRVS计量工作量:用项目RVU表达劳动强度,建立个人与团队的“可比口径”。
- 用DRG/DIP做结构校正(可选但建议):对疑难重症、复杂病例管理给予正向权重,避免只做“简单高频项目”就拿高绩效。
- 用质量与合规做门槛或系数:把严重质控事件设为扣减项或一票否决项,把病历质量、合理用药、围术期指标等作为系数。
- 用成本做可控边界:在科室层面设置可控成本区间,超出部分与奖金池挂钩,减少“多做多耗材”的激励扭曲。
规则引擎要支持的不是“一个最终公式”,而是“可组合的规则组件”:
- 条件分支(例如急诊加权、夜间加权);
- 角色分摊(主刀/助手/麻醉/护理等);
- 团队与个人联动(团队池 + 个人贡献);
- 封顶保底(用于过渡期稳定预期);
- 版本化生效(避免口径漂移)。
这也是为什么简单算薪软件很难胜任:它通常把规则当“固定配置”,而RBRVS二次分配把规则当“持续治理对象”。
3. 强化过程透明:全流程模拟与追溯,建立组织信任
二次分配“算对”只是及格线,“算得明白”才是可持续。我们建议把透明化分为三层:
- 管理层透明:绩效办与科主任能做模拟测算,看到不同方案对收入分布、激励强度、预算约束的影响。
- 个人端透明:每位员工能看到当期点数构成、关键加权与扣减来源(对应业务记录),减少“只见总额不见依据”。
- 审计端透明:稽核人员能穿透到业务明细,定位异常波动、异常增长项目、疑似拆分与编码口径风险,并可形成闭环处理记录。
透明不等于“公开所有敏感信息”,而是确保争议能够被证据关闭:员工提出质疑时,系统能给出可追溯的业务依据与规则依据。
4. 驱动动态闭环:AI赋能绩效分析与持续优化(但不替代规则治理)
很多机构希望“用AI自动生成最公平的点值”,从实践看,这类目标需要谨慎设边界。AI更适合做三件事:
- 异常预警:项目点数/数量突增、科室之间差异异常、个人波动异常,提示稽核与复核。
- 校准建议:基于历史耗时、资源消耗、病例复杂度变化,给出点值复审的候选清单。
- 管理洞察:例如工作量增长来自哪些项目、哪些科室结构变化导致奖金池压力、质量扣减的主要原因等。
但AI不应替代专家共识与制度决策:点值库的权威性最终来自临床与管理共同认可,而不是黑箱模型。否则会把“不信任软件”升级为“不信任算法”,得不偿失。
图表2:新一代数字化绩效管理平台功能架构
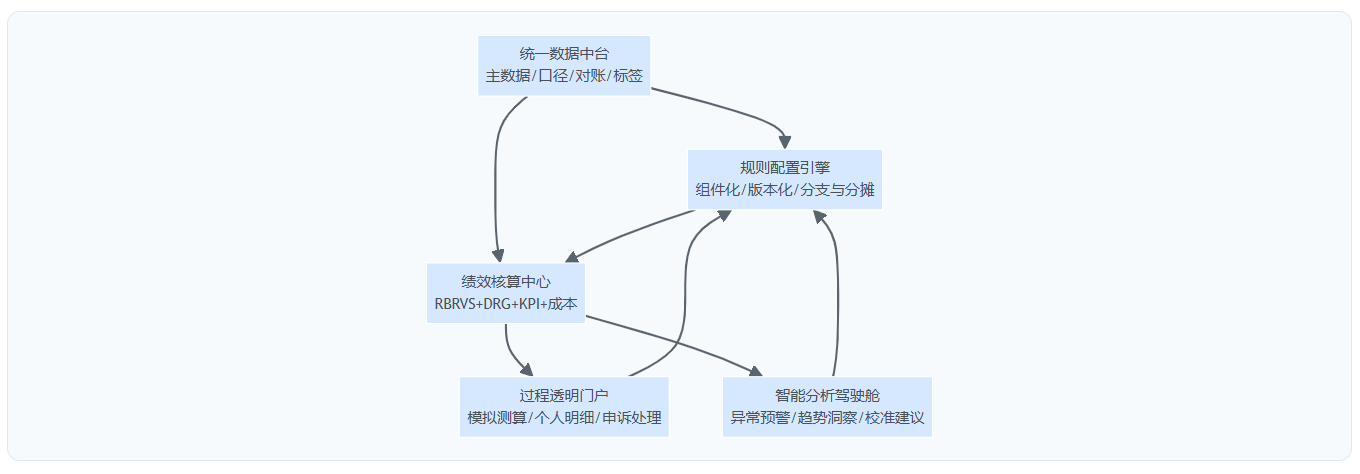
图表3:绩效管理的动态闭环(从规则到复盘再到优化)
表格2:RBRVS二次分配平台建设“三步走”行动清单
| 阶段 | 关键任务 | 交付物/成功标志 | 常见风险 |
|---|---|---|---|
| 基础建设期(0-3个月) | 主数据统一、接口打通、对账机制、关键标签结构化 | 能自动采集主要工作量数据;对账差异可解释 | 口径不统一导致数据“看似有、实则不可用” |
| 系统实现期(3-6个月) | 规则引擎配置、点值库治理流程、模拟测算、个人明细 | 试运行可复算、可追溯;科室能用模拟协商方案 | 只追求一步到位,导致规则过复杂、上线即崩 |
| 深化运营期(6个月+) | 异常稽核闭环、点值年度复审、质量成本联动、绩效沟通 | 分配争议下降;规则迭代有节奏;激励与战略一致 | 缺少治理组织,系统变成“摆设”,又回到Excel |
结语
回到开篇问题:为什么简单的算薪软件搞不定RBRVS绩效奖金的科室二次分配?因为二次分配不是工资条计算,而是把医疗劳动价值、质量合规、成本约束与科室治理同时纳入一套可追溯、可迭代的规则体系;这要求数据链路、规则引擎与透明审计能力同时到位,而通用算薪软件的产品假设天然不覆盖这些能力。
从落地角度,我们给医药行业HR与医院管理者的建议是可执行的五条:
- 先把口径定住,再谈精细化:优先建立项目字典、人员与科室主数据、对账机制,避免“规则先进、数据混乱”。
- 把二次分配当治理工程做:成立跨部门规则委员会(临床/护理/医技/质控/财务/HR/信息),点值与规则必须可评审、可版本化。
- 用模拟测算替代拍板:每次规则调整先跑模拟,对比收入分布、激励强度与预算边界,减少试错成本与组织震荡。
- 透明到能关闭争议:个人端要能看到关键明细与扣减依据;管理端要能审计穿透到业务记录。
- 设置过渡期机制:封顶保底、阶梯引导、关键岗位倾斜要写入规则版本,让改革既能“动起来”,也能“稳得住”。
当这些条件具备后,软件才会从“算薪工具”变成“绩效治理平台”;RBRVS绩效奖金的科室二次分配,也才有机会从争议高发区,变成高质量发展的管理抓手。